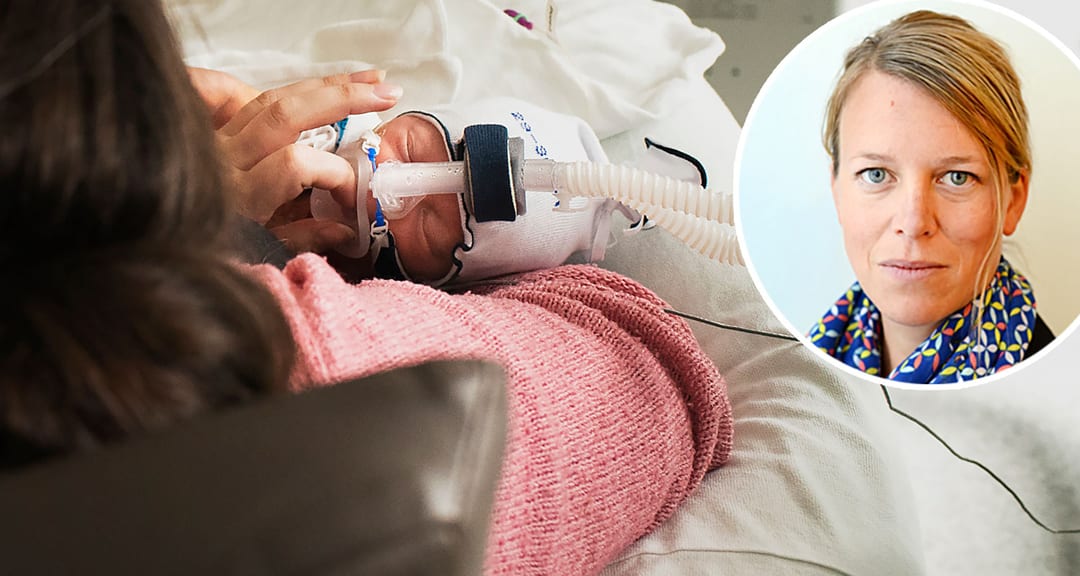
Ammar Al Mashhadi, överläkare och barnkirurg vid Akademiska sjukhuset i Uppsala, hade arbetat sin sista dag på sjukhuset. Han tog farväl av Benjamin, ett nyopererat spädbarn som kröp ihop i en filt i modern Frida Sundbergs famn. Trots att Benjamin bara hunnit finnas på jorden några veckor har han opererats flera gånger. Under graviditeten låg hans tarm nämligen utanför hans buk. Ammar, som opererat honom, skulle ha följt upp med ännu en operation – om han inte bestämt sig för att lämna Sverige för att börja jobba vid ett sjukhus i ett annat land (han vill i detta skede inte säga var).
Skälet är inte att han på något sätt skulle ha misskött sig. Tvärtom är Ammar en uppskattad kirurg som under sitt 27-åriga yrkesliv inte har dragit på sig en enda IVO-anmälan. Han har familj i Uppsala och trivs på Akademiska, där han har arbetat i över ett decennium. Huvudskälet till att han tog ett års tjänstledigt för att arbeta utomlands är just yrkesstoltheten; rädslan att förlora den färdighet och det förtroende som han byggt upp. En erfarenhet, som i och med den centralisering av barnkirurgin som genomförts det senaste året, nu riskerar att gå förlorad.
För ett par år sedan beslutade nämligen dåvarande Rikssjukvårdsnämnden, ett av Socialstyrelsens beslutsorgan, att flytta fem diagnoser inom avancerad barnkirurgi, däribland matstrupsmissbildning och öppen urinblåsa (blåsextrofi), från Uppsala och Göteborg till Stockholm och Lund. Sedan beslutet trädde i kraft förra året har Ammar Al Mashhadi, från att regelbundet ha genomfört dessa typer av ingrepp (omkring 40 per år), inte utfört ett enda av dem. Han kände hur hans kompetens riskerade att gå förlorad.
– Jag skulle ångra om jag inte tog chansen att jobba där jag får använda min erfarenhet, säger Ammar Al Mashhadi och hälsar varmt på kollegorna, som lyser upp när de möter honom i korridorerna.
En flock kajor lyfter från trädkronorna utanför, kraxar förbi sjukhusets gulvita huskroppar, bort, i riktning mot slottet och Carolina Rediviva.
Ammar Al Mashhadi är inte ensam om att söka sig till andra orter på grund av centraliseringen. Kirurger i såväl Göteborg som Uppsala planerar att flytta för att inte tappa sin erfarenhet av de ingrepp som förr var en del av deras arbete. Och de erfarna läkare som slutar ansvarar även för annan typ av vård.
– Det innebär att Uppsala om några år inte bara kan sakna kompetens i avancerad barnkirurgi, utan även när det gäller andra diagnoser, säger Ammar Al Mashhadi, som själv också ansvarar för spädbarnskirurgi.
Enligt Elisabet Gustafsson, sektionschef barnkirurgi, Akademiska, har centraliseringen redan hunnit utarma barnkirurgin och fått fyra barnkirurger att vara på väg att sluta. En har redan slutat, och nu lämnar Al Mashhadi platsen. Elisabet Gustafsson är bekymrad, inte minst för patienterna. Det handlar inte om en liten del, utan kärnan i barnkirurgin som flyttats, menar hon.
– Familjer blev oroliga när de fick höra att Uppsala och Göteborg inte längre fick operera.
Vid Nya Karolinska i Solna brottas man dessutom med köer och har svårt att ta emot fler patienter. En patient, som vid årsskiftet fick förflyttas från barnkirurgiska avdelningen i Uppsala till Stockholm hade ett halvår senare ännu inte opererats.
Förutom att vården vid NKS har visat sig bli dyrare än motsvarande vård som patienterna får i Uppsala, finns heller inga belägg för att den har blivit bättre.
Även från Socialstyrelsen medger man att Sverige sedan tidigare visat goda resultat vid samtliga av landets fyra barnkirurgiska kliniker, och att ingen utvärdering ännu har gjorts av denna centralisering.

Skälet bakom beslutet var att samla de mest avancerade ingreppen på färre ställen för att säkerställa högre vårdkvalitet. Enligt Socialstyrelsen ges då en bättre grogrund för att utveckla denna vård, för att få in fler patienter och därmed även få större möjlighet att bedriva vård och forskning.
Och enligt Kristina Wikner, chef för enheten för högspecialiserad vård vid Socialstyrelsen, finns stöd även från professionen för att barnkirurgin behövde koncentreras ytterligare.
– Det handlar inte om att vården i dag är dålig, utan att den kan bli bättre framöver. Det kan inte, som i dag, hänga på en enda kirurg för att god vård ska upprätthållas.
Men är det inte just det man riskerar när kirurger slutar till följd av centraliseringen?
– Att folk slutar händer i omorganisationer, vilken förändring det än handlar om. Man riskerar att tappa befintlig kompetens. Men det är inte för gårdagens vård vi bygger, utan för morgondagens.
Centraliseringen av barnkirurgin är en del av den mångåriga centraliseringsprocess som pågått i landet det senaste decenniet. Fröet till denna, som såddes för drygt 14 år sedan, var att landets barnhjärtkirurgi ansågs vara av så dålig kvalitet och kirurger så pass oerfarna att patientsäkerheten hotades. Enligt ett regeringsförslag 2005 skulle en del av vården, ett steg i sänder, definieras som rikssjukvård och centraliseras till färre platser. Resultatet blev lyckat; i dag är barnhjärtkirurgin i Sverige av god kvalitet.
Genom Måns Roséns utredning »Träning ger färdighet« ville regeringen påskynda centraliseringen. Utredningen, som presenterades 2015, låg till grund för det riksdagsbeslut som trädde i kraft i fjol och som innebar att mer vård i snabbare takt skulle koncentreras. Samma år avslöjade SVT:s Dokument inifrån i »Den stora sjukhusstriden« dock stora brister i utredningen. Sammanräkningar och slutsatser visade sig vara felaktiga. Även om det går att visa nackdelen med att göra så få som 4–6 ingrepp per år för att hålla kvalitet, går det exempelvis inte att påvisa att de som gör omkring 15 ingrepp per år har sämre resultat än de som gör ett 40-tal. Flera remissinstanser, däribland Sveriges Kommuner och Landsting, ansåg också att volym fick för stor tyngd i utredningen. Umeå universitet ifrågasatte i sin tur varifrån rekommendationen kom om 50–100 ingrepp per år.
Utredare Måns Rosén har i sin tur tillbakavisat kritiken och hävdat att beräkningarna inte påverkat utredningens slutsatser.
Medan centraliseringen i sin begynnelse var relevant för barnhjärtkirurgin, har den nu blivit ett självändamål, enligt kritiker som Elisabet Gustafsson och Ammar Al Mashhadi. Och dess syfte – att bibehålla kirurgers erfarenhet – får på sina håll motsatt effekt: Verktygen kallnar, erfarenhet riskerar att gå förlorad – och kirurger lämnar sjukhusen.
Även på regional nivå har centraliseringen tidigare fått kirurger att sluta, bland annat i Region Jönköpings län. Detta efter att regionen fattat beslut om att all cancerkirurgi, förutom coloncancerkirurgin, skulle flyttas från mindre sjukhus i Eksjö och Värnamo till Länssjukhuset Ryhov i Jönköping. Och när vårdkoncentrationen får kirurger att lämna de mindre sjukhusen, riskerar det att drabba dagkirurgin och akutsjukvården där.
Från ledningsnivå inom regionens sjukvård har man dock försvarat centraliseringen och menat att den förbättrat medicinska resultat när det gäller exempelvis bröstcancer samt rektal- och aortakirurgi. Argumenten för centraliseringen har ute i regionerna också legat i linje med slutsatsen i Måns Roséns utredning: att övning ger färdighet, att en kirurg som gör en viss typ av operation några gånger per år riskerar att tappa kompetensen för just denna typ av ingrepp; att dessa operationer därför bör koncentreras till färre sjukhus.
Trots hård kritik fortskrider regeringens planer alltså på att mer av landets vård ska centraliseras. Socialstyrelsen går nu igenom all hälso- och sjukvård för att se vad som kan definieras som nationell, högspecialiserad vård, det vill säga offentligt finansierad vård som ska bedrivas vid som mest fem enheter i landet.
Ett par områden som myndigheten nu vill centralisera är avancerad kirurgi för endometrios, viss vård vid avancerad fostermedicin och rehabilitering av ryggmärgsskador. Det sistnämnda välkomnas på många håll; rehabilitering av ryggmärgsskadade sker i dag vid ett trettiotal enheter i landet. På vissa håll är patienterna så få att vården anses bristfällig och personalen saknar kompetens.
Men generellt bekymrar den fortskridande centraliseringen delar av professionen, såväl som politiker av olika kulörer ute i regionerna. Jan Bergman, klinikchef och överläkare, medicinkliniken vid Norrtälje sjukhus, ser en baksida av medaljen hög specialisering.
»Specialenheter spär på snuttifieringen av vården«, skriver han i ett mejlsvar till Fokus, och menar att det kan ske på bekostnad av helhetssyn.
Han är orolig för att centralisering försvagar den lokala kompetensen, så att även den patient som söker vård för andra åkommor på hemmaplan inte omhändertas på ett bra sätt. Risken finns att man lokalt fjärmar sig från patientansvar och engagemang, resonerar Jan Bergman, som också frågar sig vad som sker om patienten inte lyckas få kontakt med »centret« med den högspecialiserade vården. Eller vad som händer om centret måste stänga ner på grund av exempelvis resursbrist eller multiresistenta bakterier. Den utarmade kompetens som då finns kvar på hemmaplan kan leda till sämre vård för patienten, menar han.
»Dessa effekter ser vi redan nu, till exempel här i Norrtälje när NKS inte har möjlighet att ta emot sina egna patienter på grund av brist på vårdplatser.«
Även från regionpolitiskt håll ser man risker med att genomföra hela centraliseringsförslaget. Visst, en koncentration av vård just när det gäller rehabilitering av ryggmärgsskador är positiv, medger Nicklas Sandström (M), oppositionsråd, Region Västerbotten och ledamot i Nämnden för nationell högspecialiserad vård..
– Men en stor del av centraliseringen genomförs utifrån fel slutsatser, som att vården ska bedrivas på högst fem platser. Något som är taget ur luften.
En högre ambition om koncentrerad, högspecialiserad vård kräver mer resurser, menar han, och undrar också hur man ska lyckas tillgodose behovet av kompetens för den högspecialiserade vården.
– Få, om ens någon region i landet har ledig kapacitet för att ta emot fler patienter i dag, säger Nicklas Sandström. Att centralisera omkring 300 områden på fyra år, som Socialstyrelsen tidigare satt som mål, sätter ett alltför stort tryck på dagens system.
I dag har Socialstyrelsen dock inget mål för hur lång tid centraliseringen ska ta; det får bli upp till de experter som myndigheten samarbetar med. Enligt Kristina Wikner har myndigheten efter kritik i viss mån justerat tidsplanen. Hon håller inte med om att resurser saknas för centralisering. I stället ser hon det som ett nollsummespel; att fördela om resurser och kompetens som redan finns i landet, och undvika att investera i ny, dyr utrustning på onödigt många håll.
– Det är ett mer optimalt sätt att använda resurserna och ett sätt för sjukhusen att locka till sig experter. Men det ska handla om vård som gynnas av att koncentreras på få ställen, betonar hon.
När det gäller ryggmärgsskadebehandling behöver det inte vara universitetssjukhusen som är bäst lämpade för denna. Men lejonparten av den högspecialiserade vården bedrivs på universitetssjukhusen, medger Kristina Wikner. Sådan vård kommer att bedrivas vid färre sjukhus, vilket kan innebära att viss vård flyttas från små länssjukhus till större universitetssjukhus. Risken att de mindre sjukhusen därmed förlorar specialister, ser hon som större regionalt.
– Det vi gör på nationell nivå är en mycket liten del av den totala vården.
Flera regioner har ju hänvisat till nationellt pådrivande i sina beslut att centralisera?
– Vi har ett nationellt uppdrag från regeringen. I våra konsekvensanalyser tar vi hänsyn till riskerna med koncentration av ett visst vårdområde, huruvida det kan utarma viktiga funktioner och om det inte är lämpligt för centralisering.
Än så länge finns inga tydliga medicinska resultat som talar för en fortsatt centralisering. Ändå driver ni på den?
– Även om man inte kan bevisa att det är just koncentrationen av exempelvis barnhjärtkirurgi till två enheter i landet som givit fina resultat, kan man ändå se att resultatet har blivit bättre över tid. Det är orimligt att alla ska bedriva avancerad, högspecialiserad vård.
Att vård på färre platser kan innebära en längre resväg för patienterna har de medicinska experterna enligt Wikner tagit med i sin konsekvensanalys.
– Där vi till exempel har ett äldre patientklientel att ta hänsyn till kan det vara olämpligt att koncentrera en typ av vård, på grund av att så sköra patienter måste flyttas.
Ryggmärgsskadade ska exempelvis inte flyttas i det mest akuta skedet, utan i den tidiga rehabiliteringen, som enligt Socialstyrelsens förslag nu ska koncentreras till fyra platser i landet.
Kristina Wikner talar sig varm för den omstridda centraliseringen; den ger dessutom möjlighet att skapa vård som tidigare inte har funnits i Sverige. Inom psykiatrin har experterna exempelvis föreslagit att svårbehandlat självskadebeteende och svårbehandlad anorexi ska analyseras vidare för att eventuellt räknas till nationell, högspecialiserad vård.
– Dessa tillstånd kan vara mycket svårbehandlade och orsaka stort lidande över lång tid. I avsaknad av effektiv behandling har man ibland i stället tvångsvårdat patienten inom ramen för rättspsykiatrin.
Ammar Al Mashhadi är inte lika benägen att hylla centraliseringens möjligheter. Han tar farväl av kollegorna och skyndar hem för att hinna umgås med sin familj en sista kväll innan han åker. Trivs han på den nya arbetsplatsen, kommer familjen att flytta med honom. Det är svårt att åka, medger han. Men oron för att förlora yrkesstolthet och erfarenhet väger tyngre.
– Jag hade stannat om jag hade fått fortsätta att göra den barnkirurgi som nu har flyttats.
FAKTA| Beslut om centralisering – detta har hänt:
2017: Förra året började ett antal diagnoser inom barnkirurgin centraliseras, från Uppsala och Göteborg till Stockholm och Lund. Detta enligt ett beslut som Socialstyrelsens rikssjukvårdsnämnd (i dag Nämnden för nationell högspecialiserad vård) fattade 2017. Det handlar om: matstrupsmissbildning, specifika missbildningar i bäckenbotten, öppen urinblåsa (blåsextrofi) och stopp i tarmens utflöde (analatresi).
2018: Nationell högspecialiserad vård innebär offentligt finansierad vård som bedrivs vid som mest fem enheter i landet. Enligt en lag som trädde i kraft den 1 juli 2018 är intentionen att centralisera mer vård på nationell nivå.
2019: Socialstyrelsen utreder just nu på regeringens uppdrag vilka vårdområden som är lämpliga för högspecialiserad vård på nationell nivå (omkring 260 förslag har inkommit från olika vårdprofessioner ute i landet).
2020: I nästa steg ska regionerna kunna ansöka om att få bedriva vården i fråga. Sedan avgör Nämnden för nationell högspecialiserad vård vilka regioner som får tillstånd att bedriva denna vård. De första besluten om vilka som får detta tillstånd beräknas nämnden kunna fatta i mars 2020.