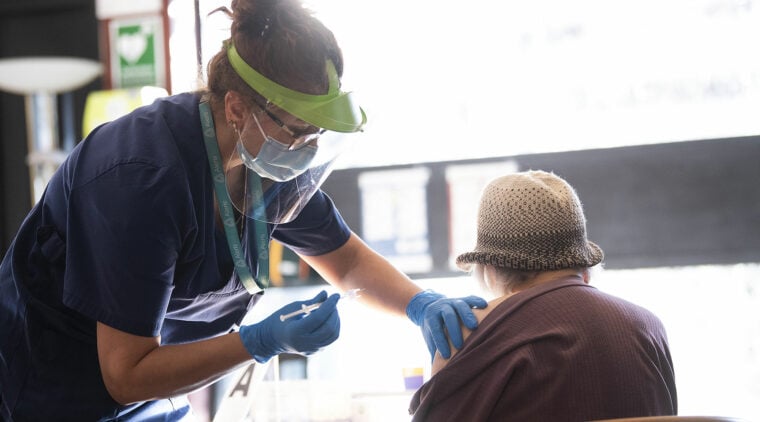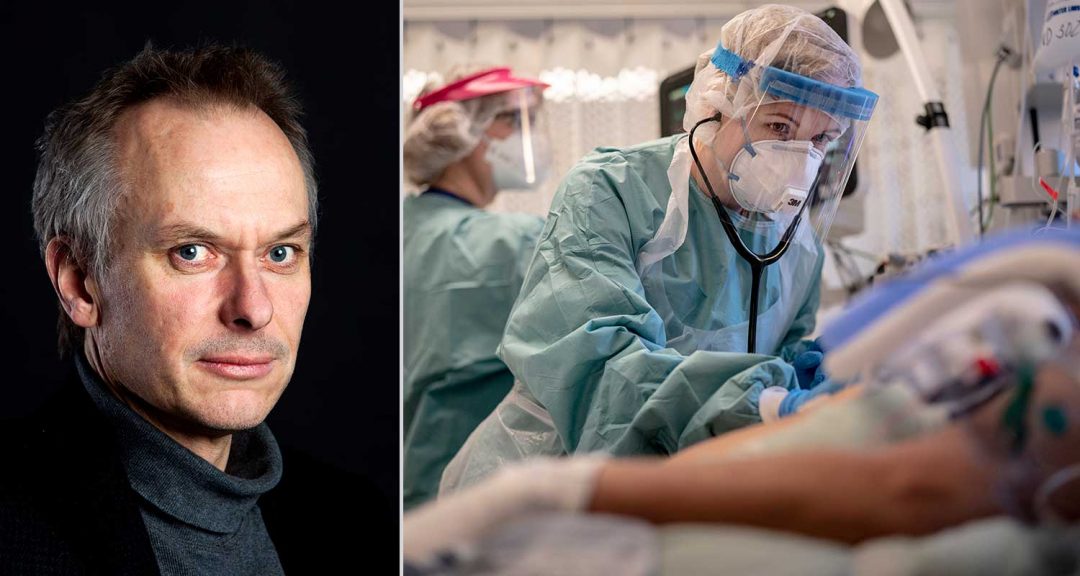
I april stod den svenska sjukvården till stor del handfallen inför mängden sjuka som strömmade in på sjukhusen, smittade av ett nytt, okänt coronavirus. En svart svan, i form av en fladdermus. Via triagetält försökte man sortera flödet, inne på sjukhusen visste man inte hur man skulle hantera viruset, som via ögon, näsa, mun tog sig in i cellerna, styrde om dem så att de började massproducera virus, band in det djupt ner i lungorna, med risk för att orsaka dödlig lunginflammation. Kunskap, erfarenhet saknades om vilka behandlingsmetoder som gav effekt mot covid-19. I trevande försök till bot använde man sig först av Klorokin – en malariamedicin som i en labbstudie visat lovande resultat. Men som senare visade sig sakna effekt och som dessutom kunde ge hjärtproblem.
Nu vet man bättre. Trots att dödligheten i covid-19 de senaste veckorna ökat olycksbådande, har risken för coronapatienter att dö på sjukhus i Sverige halverats sedan i våras, och antalet covid-patienter som behöver intensivvård och respirator sjunkit med 50 procent. Att covid-patienterna numera landar i tryggare sjukhussängar beror till stor del på upptäckter som att virusinfektionen ökar risken för blodproppar: I dag får nästan alla covid-19-patienter vid sjukhusen blodförtunnande medicin, eftersom en kraftig blodpropp i lungorna innebär livsfara.
Man har också upptäckt att syresättningen förbättras om patienterna placeras på mage, vårdas i bukläge. Något som visat sig vara livräddande, förhindrat behov av intensivvård, och förbättrat vården för patienter i respirator. Under pandemins lopp har sjukvården även lärt sig att ge covid-patienter syrgas genom en högflödesmetod, som gör att de inte måste ligga i respirator med tub i halsen.
En mindre grupp covid-19-patienter i Sverige har också hjälpts av ett numera omstritt, antiviralt läkemedel i droppform: remdesivir, från början en misslyckad ebolamedicin, men med förmåga att trycka tillbaka viruset och korta sjukhusvistelserna för covid-19-patienter. Europeiska läkemedelsmyndigheten har godkänt att remdesivir används inom vården. En expertgrupp vid WHO har dock dragit slutsatsen att läkemedlet i stort sett saknar effekt. Vilket inte hindrat Socialstyrelsen från att i ett avtal med företaget Gilead säkra tillgången av remdesivir för dem i Sverige som anses behöva det, det vill säga covid-19-patienter som är så sjuka att de behöver syrgas, men ännu inte så dåliga så att intensivvård krävs.
Magnus Gisslén, professor och överläkare på infektionskliniken på Sahlgrenska Universitetssjukhuset, Göteborg, är med i den grupp som just nu håller på att ta fram nya riktlinjer för remdesivir i Sverige. Visst kan svensk vård fortsätta använda läkemedlet, anser han – men restriktivt.
– Givet rätt patient så har det troligtvis en viss effekt som i vissa fall rent av kan vara livräddande.
De andra läkemedlet som hittills godkänts för behandling av covid-19 i EU är kortisonläkemedlet dexametason, som har effekt på covidpatienter med kraftig inflammation.
En annan avgörandefaktor till att fler covid-patienter nu överlever på sjukhusen är att patienterna kommer in lite tidigare, kanske för att man är mer uppmärksam på symtom, tror Magnus Gisslén. Det gäller dock yngre patienter, runt 60, vilket också är snittåldern på dem som kommer in på intensivvården.
Vid pandemiutbrottet i våras, då man var rädd att få in alla patienter samtidigt, sattes ribban för att ta in patienter på sjukhus lite högt, så att en del som kunde ha haft nytta av sjukhusvård, inte fick det. Nu ligger ribban lägre, resonerar Magnus Gisslén.
– Man är inte lika snar att neka till sjukhusvård. Sjukvården verkar vara lite mer frikostiga med att lägga in patienter.
Marianne Reimers, chefläkare Stockholms sjukhem, har märkt att dödligheten i covid-19 på Stockholms sjukhems geriatriska avdelning har sjunkit omkring 50 procent jämfört med pandemins första period.
– Covidpatienterna är färre, och inte lika sjuka som i våras. Vi sätter in rätt behandling tidigare, som blodförtunnande, så att patienterna inte får blodproppar i lungorna.
En del som drabbas av covid-19 får effekter i koagulationssystemet som gör att kroppen bildar blodproppar, som sätter sig på lungorna och förhindrar upptag av syre. Blodförtunnande medel gör så att det sällan behöver gå så långt som till behov av respiratorvård.
I samma byggnad som Stockholms sjukhem ligger ett äldreboende. När läkare bedömer att boende behöver syrgas har man lätt kunnat föra över dem till en geriatrisk vårdavdelning.
Vid andra äldreboenden har det däremot varit sämre med syrgas, trots att den ingår i WHO:s medicinska riktlinjer för palliativ vård. Alla med covid-19 behöver inte syrgas, påpekar Thomas Lindén, statschefläkare och avdelningschef vid Socialstyrelsen. Patienter kan drabbas av svår syrebrist utan att ha symtom av andfåddhet. Andnöd kan upplevas vid covid-19 före döden, trots att man inte har syrebrist, och då hjälper inte syrgas.
– I de fall då en människas liv inte går att rädda kan syrgasmasken i stället förstöra kommunikationen med närstående i livets slutskede.
Kan det bli en ursäkt för att inte ge syrgas även när det kan rädda liv?
– Det är dina ord, inte mina. Men i många fall då en patient är i ett skede då han eller hon kommer att dö, är syrgas inte till någon nytta.
Lite slentrianmässigt tror vi ofta att sjukhus är den bästa vård en patient kan få och att en patient med svåra andningsbesvär behöver respirator eller syrgas. En fråga som gång på gång återkom som en envist stångande mygga vid Folkhälsomyndighetens presskonferenser i våras var varför många äldre covid-patienter inte fick respiratorvård. Svaret studsade lika envetet tillbaka; alla, särskilt äldre och sköra, bedöms inte klara den påfrestning respiratorvård innebär. När man för ner tuben genom mun och hals måste man vara så djupt sövd att allt medvetandet slås ut. Har man exempelvis ett svagt hjärta kanske man inte klarar det.
Det misstag som ofta begås i den palliativa vården är i stället att man hastigt kör in en människa i livets slutskede till sjukhus, anser Thomas Lindén.
– Då kanske de döende måste spendera sina sista timmar i en korridor i en akutmottagning där anhöriga inte ens hittar honom eller henne.
Inspektionens för vård och omsorgs (IVO:s) granskning har dock blottlagt, att problemet under pandemin snarare varit avsaknad av sjukhusvård för äldre, som blivit utan den individuella läkarbedömning de har rätt till. Efter att ha granskat journaler kopplade till Ivo-anmälningar blev domen hård: Inte en enda region har tagit sitt fulla ansvar för vård och behandling av äldre vid särskilda boenden under pandemin. Av covidpatienterna i granskningen har 16-22 procent inte fått någon individuell läkarbedömning. Av dessa har 40 procent inte heller fått bedömning av sjuksköterska. Lägstanivån måste upp, manar Ivo, som nu kräver svar från regionerna på vad de ska göra åt bristerna.
För att undvika samma misstag – remitteras fler från äldreboenden till sjukhus nu under pandemins andra våg?
Än så länge har Socialstyrelsen inga säkra data för hösten. Men trenden tyder faktiskt på att en högre andel patienter kommer från Särskilt boende för äldre (SÄBO) till slutenvård, nu under andra coronavågen, uppger Thomas Lindén för Fokus.
Av dem som vårdats för covid-19 i slutenvården kommer dock lägst andel patienter från SÄBO; 14 procent, 44 procent från ”annat boende” och 57 procent från hemtjänst.
Det som Magnus Gisslén ser som det stora problemet är brist på den medicinska bedömning och det brytpunktssamtal patienter och anhöriga har rätt till inför ett beslut att låta patienten övergå från botande till lindrande (palliativ) vård. Enligt en enkät som tidningen Vårdfokus genomfört har en av fem sjuksköterskor fått ta beslut om att en patient ska övergå i palliativ vård, trots att det är läkares ansvar. En av fyra uppger att brytpunktssamtal aldrig hållits.
Bristen på medicinsk bedömning och brytningssamtal var, enligt Magnus Gisslén, dock ett dilemma i Sverige redan före pandemin.
Ädelreformen 1992 beskrivs ofta som roten till dagens situation. Reformen innebar att sjukhem och omsorgsansvar för de äldre och sköraste överfördes från regioner till kommuner, och fokus skiftade från medicinska behov till allmän omvårdnad. Medan en sjuksköterska i dag kan ansvara för flera boenden, blir läkarna ofta kvar i regional vård och geriatrikerna vid sjukhusens kliniker. Blir de äldre allvarligt sjuka är det i regel akuten som gäller. Chansen att komma till geriatrisk klinik är begränsad och regionalt ojämlik. Enligt Magnus Gisslén saknas ofta geriatriker, som kan se att det innebär besvär för patienten att åka till sjukhus. Socialstyrelsen sitter nationellt med sina riktlinjer, men ute i kommun och region är distriktsläkare som kan göra bedömningar inte alltid knutna till äldrevården.
– Resurserna är ojämnt fördelade i detta land, ojämlikheten mellan stad och land är stor.
***
FAKTA: Färre vårdas på IVA
Andel patienter som vårdas för covid-19 på IVA sjönk i Sverige från 19,5 procent för dem som lades in i mars till 9,1 procent för dem som lades in i oktober.
Covid-19-patienter som vårdats på Iva 2020: Män: 72,2 procent, kvinnor: 27,8 procent.
Totalt: 2305 män, 886 kvinnor.
Andel som överlevt minst 30 dagar efter påbörjad intensivvård:
Ålder: 80+: Män: 51 procent av 100 patienter. Kvinnor: 30 procent av 46 patienter
60-79 år: 71 procent av 1344 patienter, kvinnor: 74 procent av 448 patienter
40-49 år: Män: 87 procent av 987 patienter, kvinnor: 90 procent av 328 patienter
20-39 år: Män: 95 procent av 163 patienter, kvinnor: 96 procent av 110 patienter
0-19 år: Män: 93 procent av 15 patienter, kvinnor: 100 procent av 19 patienter
Av de drygt 5800 som i slutet av september avlidit i covid-19, hade drygt 2600 bott i särskilt boende. De flesta hade avlidit där.
Under det första halvåret 2020 var covid-19 den tredje vanligaste dödsorsaken.
Palliativ vård: Socialstyrelsens riktlinjer:
Vid ett beslut om palliativ vård (som inte längre utgår från att bota, utan att ge så bra livskvalitet som möjligt) ska läkare vidta fler åtgärder: vara väl förtrogen med patientens sjukdomshistoria och aktuellt tillstånd.
Förklara och inhämta- före beslut-patientens och anhörigas inställning till övergången
Rådgöra med legitimerad kollega. Hålla så kallade brytningssamtal i samband med beslutet.
Informera patient och anhöriga om beslutet . Tydligt dokumentera beslutet, så att det framgår för andra inom vården vad som är beslutat och varför.
Källor: Socialstyrelsen, SVT och Svenska intensivvårdsregistret.
Nu vet man bättre. Trots att dödligheten i covid-19 de senaste veckorna ökat olycksbådande, har risken för coronapatienter att dö på sjukhus i Sverige halverats sedan i våras, och antalet covid-patienter som behöver intensivvård och respirator sjunkit med 50 procent. Att covid-patienterna numera landar i tryggare sjukhussängar beror till stor del på upptäckter som att virusinfektionen ökar risken för blodproppar: I dag får nästan alla covid-19-patienter vid sjukhusen blodförtunnande medicin, eftersom en kraftig blodpropp i lungorna innebär livsfara.
Man har också upptäckt att syresättningen förbättras om patienterna placeras på mage, vårdas i bukläge. Något som visat sig vara livräddande, förhindrat behov av intensivvård, och förbättrat vården för patienter i respirator. Under pandemins lopp har sjukvården även lärt sig att ge covid-patienter syrgas genom en högflödesmetod, som gör att de inte måste ligga i respirator med tub i halsen.
En mindre grupp covid-19-patienter i Sverige har också hjälpts av ett numera omstritt, antiviralt läkemedel i droppform: remdesivir, från början en misslyckad ebolamedicin, men med förmåga att trycka tillbaka viruset och korta sjukhusvistelserna för covid-19-patienter. Europeiska läkemedelsmyndigheten har godkänt att remdesivir används inom vården. En expertgrupp vid WHO har dock dragit slutsatsen att läkemedlet i stort sett saknar effekt. Vilket inte hindrat Socialstyrelsen från att i ett avtal med företaget Gilead säkra tillgången av remdesivir för dem i Sverige som anses behöva det, det vill säga covid-19-patienter som är så sjuka att de behöver syrgas, men ännu inte så dåliga så att intensivvård krävs.
Magnus Gisslén, professor och överläkare på infektionskliniken på Sahlgrenska Universitetssjukhuset, Göteborg, är med i den grupp som just nu håller på att ta fram nya riktlinjer för remdesivir i Sverige. Visst kan svensk vård fortsätta använda läkemedlet, anser han – men restriktivt.
– Givet rätt patient så har det troligtvis en viss effekt som i vissa fall rent av kan vara livräddande.
De andra läkemedlet som hittills godkänts för behandling av covid-19 i EU är kortisonläkemedlet dexametason, som har effekt på covidpatienter med kraftig inflammation.
En annan avgörandefaktor till att fler covid-patienter nu överlever på sjukhusen är att patienterna kommer in lite tidigare, kanske för att man är mer uppmärksam på symtom, tror Magnus Gisslén. Det gäller dock yngre patienter, runt 60, vilket också är snittåldern på dem som kommer in på intensivvården.
Vid pandemiutbrottet i våras, då man var rädd att få in alla patienter samtidigt, sattes ribban för att ta in patienter på sjukhus lite högt, så att en del som kunde ha haft nytta av sjukhusvård, inte fick det. Nu ligger ribban lägre, resonerar Magnus Gisslén.
– Man är inte lika snar att neka till sjukhusvård. Sjukvården verkar vara lite mer frikostiga med att lägga in patienter.
Marianne Reimers, chefläkare Stockholms sjukhem, har märkt att dödligheten i covid-19 på Stockholms sjukhems geriatriska avdelning har sjunkit omkring 50 procent jämfört med pandemins första period.
– Covidpatienterna är färre, och inte lika sjuka som i våras. Vi sätter in rätt behandling tidigare, som blodförtunnande, så att patienterna inte får blodproppar i lungorna.
En del som drabbas av covid-19 får effekter i koagulationssystemet som gör att kroppen bildar blodproppar, som sätter sig på lungorna och förhindrar upptag av syre. Blodförtunnande medel gör så att det sällan behöver gå så långt som till behov av respiratorvård.
I samma byggnad som Stockholms sjukhem ligger ett äldreboende. När läkare bedömer att boende behöver syrgas har man lätt kunnat föra över dem till en geriatrisk vårdavdelning.
Vid andra äldreboenden har det däremot varit sämre med syrgas, trots att den ingår i WHO:s medicinska riktlinjer för palliativ vård. Alla med covid-19 behöver inte syrgas, påpekar Thomas Lindén, statschefläkare och avdelningschef vid Socialstyrelsen. Patienter kan drabbas av svår syrebrist utan att ha symtom av andfåddhet. Andnöd kan upplevas vid covid-19 före döden, trots att man inte har syrebrist, och då hjälper inte syrgas.
– I de fall då en människas liv inte går att rädda kan syrgasmasken i stället förstöra kommunikationen med närstående i livets slutskede.
Kan det bli en ursäkt för att inte ge syrgas även när det kan rädda liv?
– Det är dina ord, inte mina. Men i många fall då en patient är i ett skede då han eller hon kommer att dö, är syrgas inte till någon nytta.
Lite slentrianmässigt tror vi ofta att sjukhus är den bästa vård en patient kan få och att en patient med svåra andningsbesvär behöver respirator eller syrgas. En fråga som gång på gång återkom som en envist stångande mygga vid Folkhälsomyndighetens presskonferenser i våras var varför många äldre covid-patienter inte fick respiratorvård. Svaret studsade lika envetet tillbaka; alla, särskilt äldre och sköra, bedöms inte klara den påfrestning respiratorvård innebär. När man för ner tuben genom mun och hals måste man vara så djupt sövd att allt medvetandet slås ut. Har man exempelvis ett svagt hjärta kanske man inte klarar det.
Det misstag som ofta begås i den palliativa vården är i stället att man hastigt kör in en människa i livets slutskede till sjukhus, anser Thomas Lindén.
– Då kanske de döende måste spendera sina sista timmar i en korridor i en akutmottagning där anhöriga inte ens hittar honom eller henne.
Inspektionens för vård och omsorgs (IVO:s) granskning har dock blottlagt, att problemet under pandemin snarare varit avsaknad av sjukhusvård för äldre, som blivit utan den individuella läkarbedömning de har rätt till. Efter att ha granskat journaler kopplade till Ivo-anmälningar blev domen hård: Inte en enda region har tagit sitt fulla ansvar för vård och behandling av äldre vid särskilda boenden under pandemin. Av covidpatienterna i granskningen har 16-22 procent inte fått någon individuell läkarbedömning. Av dessa har 40 procent inte heller fått bedömning av sjuksköterska. Lägstanivån måste upp, manar Ivo, som nu kräver svar från regionerna på vad de ska göra åt bristerna.
För att undvika samma misstag – remitteras fler från äldreboenden till sjukhus nu under pandemins andra våg?
Än så länge har Socialstyrelsen inga säkra data för hösten. Men trenden tyder faktiskt på att en högre andel patienter kommer från Särskilt boende för äldre (SÄBO) till slutenvård, nu under andra coronavågen, uppger Thomas Lindén för Fokus.
Av dem som vårdats för covid-19 i slutenvården kommer dock lägst andel patienter från SÄBO; 14 procent, 44 procent från ”annat boende” och 57 procent från hemtjänst.
Det som Magnus Gisslén ser som det stora problemet är brist på den medicinska bedömning och det brytpunktssamtal patienter och anhöriga har rätt till inför ett beslut att låta patienten övergå från botande till lindrande (palliativ) vård. Enligt en enkät som tidningen Vårdfokus genomfört har en av fem sjuksköterskor fått ta beslut om att en patient ska övergå i palliativ vård, trots att det är läkares ansvar. En av fyra uppger att brytpunktssamtal aldrig hållits.
Bristen på medicinsk bedömning och brytningssamtal var, enligt Magnus Gisslén, dock ett dilemma i Sverige redan före pandemin.
Ädelreformen 1992 beskrivs ofta som roten till dagens situation. Reformen innebar att sjukhem och omsorgsansvar för de äldre och sköraste överfördes från regioner till kommuner, och fokus skiftade från medicinska behov till allmän omvårdnad. Medan en sjuksköterska i dag kan ansvara för flera boenden, blir läkarna ofta kvar i regional vård och geriatrikerna vid sjukhusens kliniker. Blir de äldre allvarligt sjuka är det i regel akuten som gäller. Chansen att komma till geriatrisk klinik är begränsad och regionalt ojämlik. Enligt Magnus Gisslén saknas ofta geriatriker, som kan se att det innebär besvär för patienten att åka till sjukhus. Socialstyrelsen sitter nationellt med sina riktlinjer, men ute i kommun och region är distriktsläkare som kan göra bedömningar inte alltid knutna till äldrevården.
– Resurserna är ojämnt fördelade i detta land, ojämlikheten mellan stad och land är stor.
***
FAKTA: Färre vårdas på IVA
Andel patienter som vårdas för covid-19 på IVA sjönk i Sverige från 19,5 procent för dem som lades in i mars till 9,1 procent för dem som lades in i oktober.
Covid-19-patienter som vårdats på Iva 2020: Män: 72,2 procent, kvinnor: 27,8 procent.
Totalt: 2305 män, 886 kvinnor.
Andel som överlevt minst 30 dagar efter påbörjad intensivvård:
Ålder: 80+: Män: 51 procent av 100 patienter. Kvinnor: 30 procent av 46 patienter
60-79 år: 71 procent av 1344 patienter, kvinnor: 74 procent av 448 patienter
40-49 år: Män: 87 procent av 987 patienter, kvinnor: 90 procent av 328 patienter
20-39 år: Män: 95 procent av 163 patienter, kvinnor: 96 procent av 110 patienter
0-19 år: Män: 93 procent av 15 patienter, kvinnor: 100 procent av 19 patienter
Av de drygt 5800 som i slutet av september avlidit i covid-19, hade drygt 2600 bott i särskilt boende. De flesta hade avlidit där.
Under det första halvåret 2020 var covid-19 den tredje vanligaste dödsorsaken.
Palliativ vård: Socialstyrelsens riktlinjer:
Vid ett beslut om palliativ vård (som inte längre utgår från att bota, utan att ge så bra livskvalitet som möjligt) ska läkare vidta fler åtgärder: vara väl förtrogen med patientens sjukdomshistoria och aktuellt tillstånd.
Förklara och inhämta- före beslut-patientens och anhörigas inställning till övergången
Rådgöra med legitimerad kollega. Hålla så kallade brytningssamtal i samband med beslutet.
Informera patient och anhöriga om beslutet . Tydligt dokumentera beslutet, så att det framgår för andra inom vården vad som är beslutat och varför.
Källor: Socialstyrelsen, SVT och Svenska intensivvårdsregistret.